Ngày 16/4, Bệnh viện Đa khoa Xuyên Á Vĩnh Long cho biết vừa điều trị thành công một sản phụ 28 tuổi (ngụ Vĩnh Long) mắc nhau tiền đạo trung tâm kèm nhau cài răng lược thể percreta – mức độ nặng nhất. Nhờ phối hợp can thiệp nội mạch và phẫu thuật đa chuyên khoa, ê kíp không chỉ giúp ca sinh an toàn mà còn bảo tồn được tử cung cho bệnh nhân.
Sản phụ P.T.K.Y nhập viện khi thai được 36 tuần 5 ngày, ngôi đầu. Qua thăm khám lâm sàng kết hợp siêu âm và các phương tiện chẩn đoán chuyên sâu, bác sĩ xác định bánh nhau bám ở đoạn dưới tử cung, xuyên sâu qua lớp cơ và có nguy cơ xâm lấn cơ quan lân cận như bàng quang.
Thông thường, bánh nhau chỉ bám vào niêm mạc tử cung và sẽ bong ra sau khi em bé chào đời. Tuy nhiên, ở bệnh lý nhau cài răng lược, các gai nhau xâm lấn sâu vào cơ tử cung. Tình trạng này được chia thành ba mức độ: accreta, increta và percreta. Trong đó, percreta là thể nặng và hiếm gặp nhất, chiếm khoảng 5-7% các ca, với đặc điểm gai nhau xuyên thủng toàn bộ thành tử cung, thậm chí lan sang các cơ quan lân cận, kèm theo hệ thống mạch máu tăng sinh dày đặc, dễ vỡ.
BS.CKI Trần Văn Hùng, Trưởng khoa Sản – Phụ khoa, cho biết ở thể percreta, các mạch máu bất thường rất dễ tổn thương khi tử cung co bóp hoặc khi bánh nhau bong một phần. Nếu cố bóc tách, nguy cơ chảy máu ồ ạt rất cao, có thể khiến sản phụ mất máu nhanh chóng, dẫn đến sốc mất máu, suy đa tạng và tử vong.
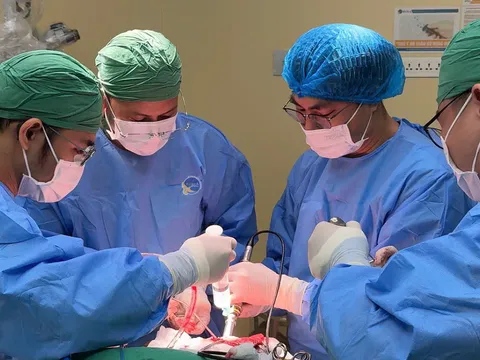
Ngay khi tiếp nhận, bệnh viện tổ chức hội chẩn liên chuyên khoa giữa Sản – Phụ khoa, Can thiệp mạch và Gây mê hồi sức để xây dựng phương án điều trị tối ưu. Trong nhiều trường hợp, cắt tử cung là lựa chọn phổ biến nhằm kiểm soát chảy máu. Tuy nhiên, do bệnh nhân còn trẻ, mang thai lần đầu và có nhu cầu bảo tồn khả năng sinh sản, ê kíp quyết định thực hiện can thiệp nội mạch trước mổ.
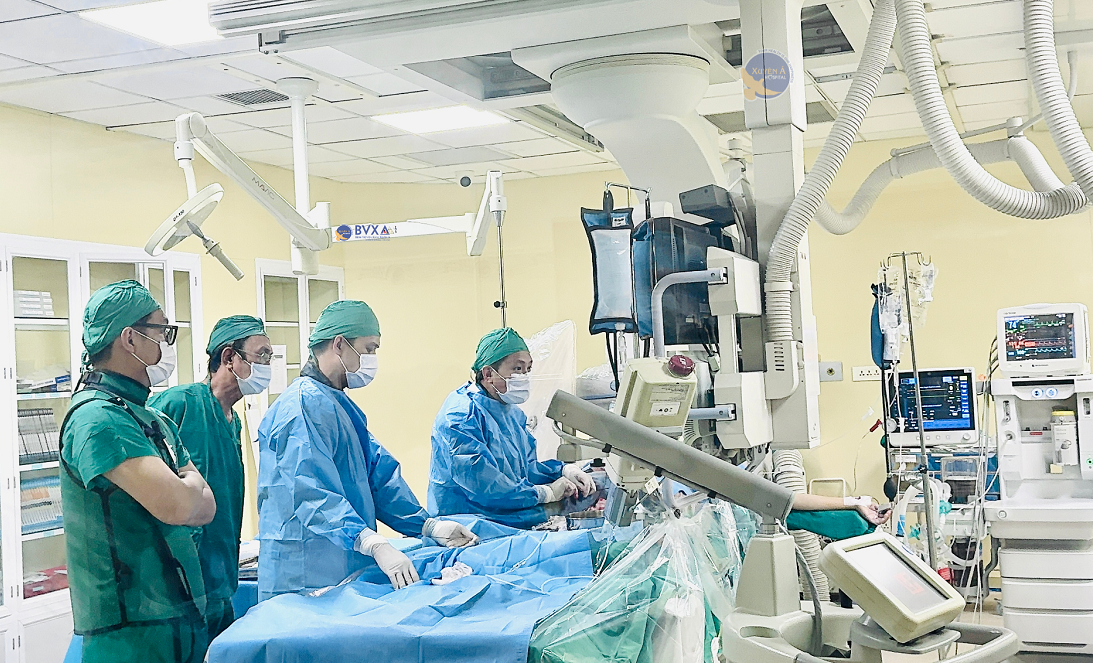
Quy trình điều trị đòi hỏi sự phối hợp chặt chẽ của nhiều chuyên khoa. Bác sĩ chẩn đoán hình ảnh xác định chính xác mức độ xâm lấn của bánh nhau bằng siêu âm và MRI. Bác sĩ can thiệp mạch tiến hành đặt bóng chẹn động mạch chậu trong nhằm giảm lưu lượng máu đến tử cung. Trong khi đó, ê kíp gây mê hồi sức chuẩn bị đầy đủ máu và các phương án xử trí tình huống xấu.
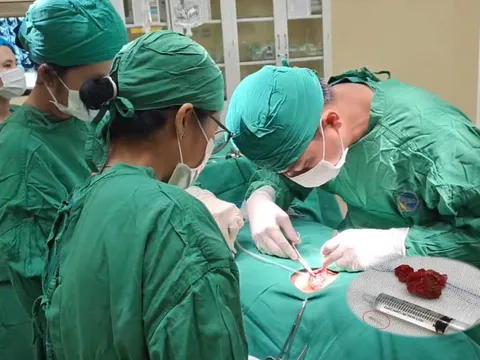
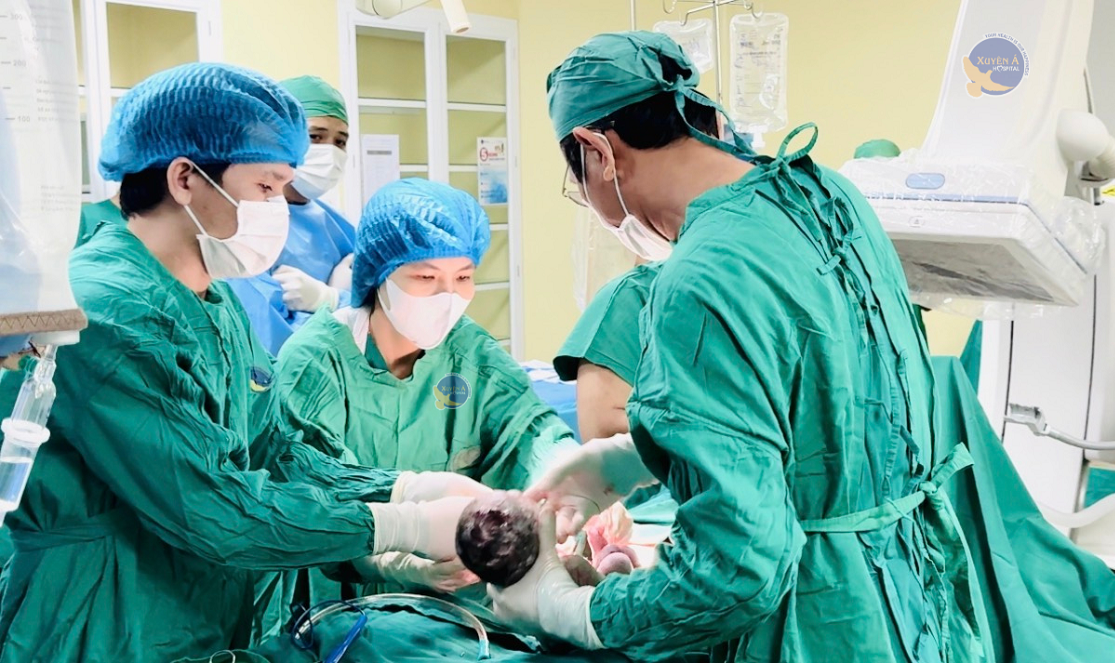
Trong phẫu thuật, sau khi đặt bóng chẹn, ê kíp sản khoa tiến hành mổ lấy thai. Nhờ lưu lượng máu được kiểm soát, tử cung giảm chảy máu, giúp bác sĩ có điều kiện bóc tách bánh nhau khỏi các cơ quan bị xâm lấn như bàng quang, đồng thời khâu phục hồi tổn thương tử cung.
Suốt quá trình mổ, tình trạng chảy máu được kiểm soát tốt, không xảy ra băng huyết ồ ạt. Đặc biệt, tử cung của sản phụ được bảo tồn thành công.
Sau mổ, bệnh nhân được theo dõi tích cực. Sau 24 giờ, huyết động ổn định, không ghi nhận biến chứng, sức khỏe mẹ và bé tiến triển tốt.
Bác sĩ khuyến cáo, nguy cơ nhau cài răng lược tăng cao ở phụ nữ có tiền sử mổ lấy thai, nạo hút thai nhiều lần hoặc từng phẫu thuật tử cung như bóc nhân xơ. Nguy cơ này tăng theo số lần sinh mổ.
Bệnh thường diễn tiến âm thầm, ít triệu chứng rõ ràng nhưng có thể gây biến chứng nghiêm trọng. Vì vậy, phụ nữ nên hạn chế sinh mổ khi không có chỉ định y khoa, tránh các can thiệp không cần thiết vào buồng tử cung.
Đối với thai phụ thuộc nhóm nguy cơ cao, cần khám thai định kỳ, siêu âm đánh giá vị trí bánh nhau từ tam cá nguyệt thứ hai và thứ ba để phát hiện sớm bất thường. Khi nghi ngờ nhau cài răng lược, sản phụ nên được theo dõi và sinh tại cơ sở y tế có đủ năng lực hồi sức và can thiệp chuyên sâu nhằm đảm bảo an toàn cho mẹ và bé.