Ngày 21/4, Bệnh viện Bình Dân cho biết vừa phẫu thuật cứu sống bệnh nhân N.T.B. (82 tuổi, ngụ Đồng Tháp) bị xuất huyết tiêu hóa nặng. Đây là trường hợp hiếm gặp khi vị trí tổn thương nằm ở ruột non – khu vực khó tiếp cận bằng các phương tiện chẩn đoán hình ảnh và nội soi thông thường.
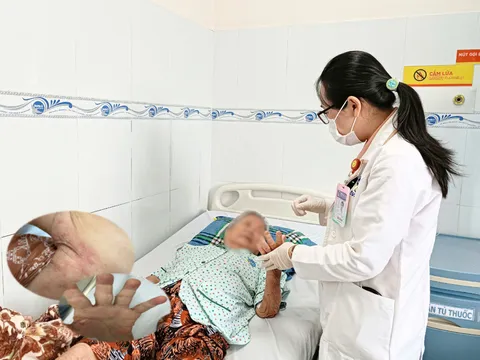
Bệnh nhân N.T.B. được chuyển đến cấp cứu trong tình trạng nguy kịch. Người bệnh đau bụng dữ dội, vã mồ hôi, niêm mạc nhợt, đi tiêu ra máu đỏ tươi với lượng lớn (khoảng 300 ml). Theo gia đình, trong vòng 6 giờ trước nhập viện, bệnh nhân liên tục đi cầu ra máu “xối xả”, số lượng nhiều và tăng nhanh.
Tại khoa Cấp cứu, các chỉ số cho thấy bệnh nhân bị xuất huyết nặng, mạch nhanh, huyết áp tụt. Ngay lập tức, êkíp kích hoạt quy trình hồi sức: truyền dịch, truyền máu, đồng thời khẩn trương tìm nguồn chảy máu.
Tuy nhiên, các thăm dò ban đầu không xác định được vị trí tổn thương. Nội soi dạ dày – tá tràng không ghi nhận điểm chảy máu; nội soi đại tràng phát hiện nhiều máu cục nhưng không thấy tổn thương. Chụp CT có tiêm thuốc cản quang gợi ý máu đọng tại đoạn hồi tràng (ruột non), nghi ngờ đây là vị trí xuất huyết.
Dù đã truyền 4 đơn vị máu, tình trạng lâm sàng của bệnh nhân không cải thiện. Mất máu liên tục ở người cao tuổi có bệnh nền như tăng huyết áp, viêm đại tràng, xơ vữa động mạch khiến nguy cơ tử vong tăng cao.
Trước tình thế nguy kịch, khi hầu hết ống tiêu hóa đã được nội soi nhưng chưa xác định được nguồn chảy máu, các bác sĩ quyết định phẫu thuật nội soi cấp cứu để thám sát ổ bụng.
TS.BS.CKII Nguyễn Phú Hữu, phẫu thuật viên chính, cho biết ca mổ đòi hỏi sự phối hợp chặt chẽ giữa nhiều chuyên khoa: ngoại tổng quát, nội soi tiêu hóa, gây mê hồi sức và hồi sức tích cực. Với bệnh nhân lớn tuổi, việc nhanh chóng xác định tổn thương là yếu tố then chốt để hạn chế nguy cơ tử vong do mất máu cấp.
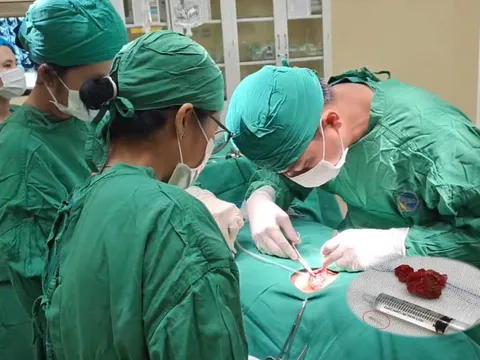
Sau hơn 20 phút thám sát ổ bụng nhưng chưa tìm được điểm chảy máu, êkíp dựa vào gợi ý từ CT để xử trí. Đoạn ruột non nghi ngờ được đưa ra ngoài qua một đường mổ nhỏ, cho phép quan sát trực tiếp kết hợp nội soi trong lòng ruột.
“Sau khoảng 20 phút tập trung cao độ, êkíp xác định được điểm chảy máu do viêm loét tại đoạn cuối hồi tràng. Các bác sĩ tiến hành cắt bỏ đoạn ruột tổn thương dài khoảng 30 cm, kiểm soát hoàn toàn nguồn xuất huyết và nối tận – tận ống tiêu hóa”, bác sĩ Hữu cho hay.

Theo bác sĩ Hữu, kỹ thuật nối tận – tận giúp tái lập lưu thông tiêu hóa, tránh cho bệnh nhân phải mang hậu môn nhân tạo.
Sau phẫu thuật một ngày, tình trạng đi tiêu ra máu chấm dứt, các dấu hiệu sinh tồn ổn định và bệnh nhân không cần truyền thêm máu. Người bệnh ăn uống trở lại, hồi phục nhanh. Sau 9 ngày điều trị, bệnh nhân được xuất viện.
Bác sĩ Hữu cho biết thêm, khoảng 80% trường hợp xuất huyết tiêu hóa dưới có nguồn gốc từ đại trực tràng. Tổn thương ruột non ít gặp hơn, thường liên quan đến túi thừa hoặc khối u. Riêng xuất huyết do viêm loét ruột non như trường hợp này rất hiếm, chỉ chiếm 1–2%.
Do vị trí ruột non khó tiếp cận, các phương pháp nội soi thông thường, siêu âm hay CT có thể không phát hiện chính xác tổn thương. Những ca bệnh phức tạp đòi hỏi bác sĩ giàu kinh nghiệm và sự phối hợp đa chuyên khoa để chẩn đoán, xử trí kịp thời, nâng cao cơ hội sống cho người bệnh.
Xuất huyết tiêu hóa là một tình trạng cấp cứu nội – ngoại khoa, có nguy cơ tử vong cao nếu không được xử trí kịp thời. Người dân cần lưu ý:
- Theo dõi dấu hiệu đi tiêu: Khi xuất hiện đi ngoài ra máu (máu đỏ tươi, đỏ sẫm hoặc phân đen), cần đến cơ sở y tế để thăm khám. Nếu kèm các biểu hiện thiếu máu cấp như hoa mắt, chóng mặt, mạch nhanh, tụt huyết áp, cần nhập viện cấp cứu ngay.
- Đặc biệt cảnh giác ở người cao tuổi: Ở người lớn tuổi, triệu chứng có thể diễn tiến âm thầm nhưng nguy cơ sốc mất máu xảy ra nhanh hơn do thường có bệnh lý nền về tim mạch, mạch máu.
- Không tự ý điều trị tại nhà: Xuất huyết tiêu hóa cấp không thể tự cầm. Việc trì hoãn cấp cứu có thể dẫn đến biến chứng nặng, thậm chí tử vong.